بیماری خود ایمنی
سیستم ایمنی بدن به طور طبیعی به این صورت طراحی شده که برای محافظت از بدن در برابر عوامل بیماری زا باکتریها، ویروسها و قارچها، به آن ها حمله میکند. در بیماری خود ایمنی، سیستم ایمنی بدن به اشتباه به بافت های سالم بدن حمله میکند که این حمله به بافت های سالم بدن عوارضی نیز در پیش دارد که در ادامه مطلب به طور کامل دقیق توضیح خواهیم داد.

عواملی که باعث افزایش ابتلا به بیماری خود ایمنی میشود عبارتند از:
ژنتیک
برخی از بیماری های خودایمنی به طور کامل ارثی هستند، به این معنی که از والدین به فرزندان منتقل می شوند. گاهی ژن ها باعث میشوند سیستم ایمنی بدن به اشتباه به بافت های سالم بدن حمله کند و گاهی ژن ها باعث میشوند سیستم ایمنی بدن به دلیل بیش از حد فعال شدن با بافت های سالم بدن آسیب برساند. در برخی موارد، ژن های خاصی می توانند خطر ابتلا به یک بیماری خودایمنی خاص را افزایش دهند.
عوامل محیطی
عوامل محیطی که میتوانند خطر ابتلا به بیماری خود ایمنی را افزایش دهد، عبارتند از:
عفونتها
عفونت ها با فعال کردن، سیستم ایمنی بدن – تغییر نحوه عملکرد سیستم ایمنی بدن – ایجاد تغییرات ژنتیکی، میتوانند خطر ابتلا به بیماری خود ایمنی را افزایش دهند.
رژیم غذایی
رژیم غذایی با، کمبود مواد مغذی – اضافه وزن یا چاقی – رژیم غذایی پر چرب یا کم فیبر – رژیم غذایی پر التهابی، میتواند خطر ابتلا به بیماری خود ایمنی را افزایش دهد.
وزن بدن
اضافه وزن یا چاقی احتمال ابتلا به برخی بیماری های خود ایمنی مانند: دیابت نوع 1 – تیروئیدیت هاشیموتو – لوپوس – مولتیپل اسکلروزیس ف افزایش میدهد.
اضافه وزن یا چاقی می تواند خطر ابتلا به بیماری های خودایمنی را به چند طریق افزایش دهد: التهاب – تغییر نحوه عملکرد سیستم ایمنی بدن – تغییرات ژنتیکی.
سیگار کشیدن
با افزایش خطر ابتلا به برخی بیماری های خودایمنی، لوپوس – آرتریت روماتوئید – مولتیپل اسکلروزیس – تیروئیدیت هاشیموتو، خطر ابتلا به این بیماری را افزایش میدهد.پ
برخی از بیماری های خود ایمنی
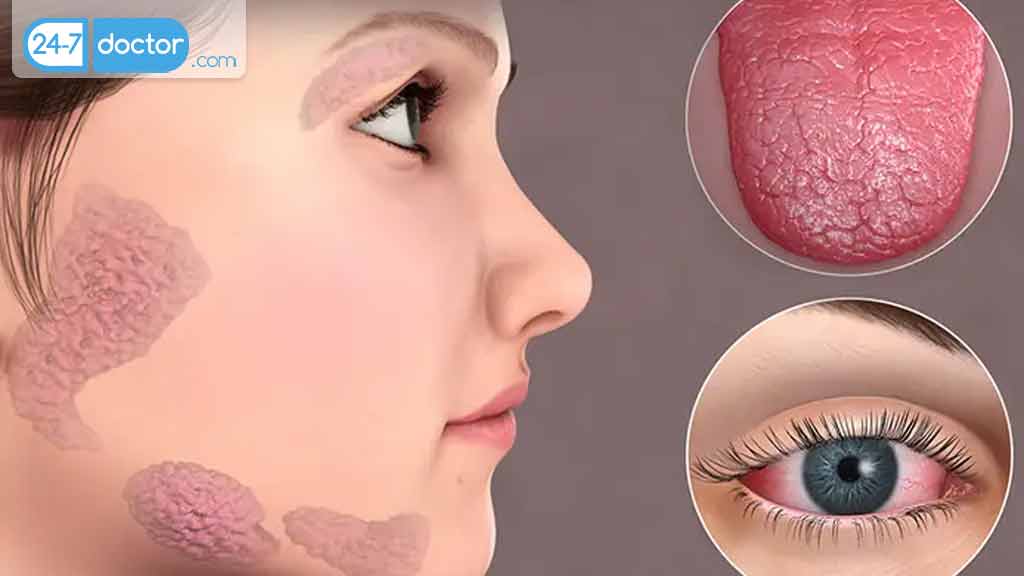
لوپوس
این بیماری میتواند بر بسیاری از اندامها و سیستمهای بدن تأثیر بگذارد، از جمله پوست، مفاصل، کلیهها، قلب، ریهها و مغز.علت دقیق بیماری لوپوس ناشناخته است، اما اعتقاد بر این است که ترکیبی از عوامل ژنتیکی و محیطی نقش دارد.
آرتریت روماتوئید
این بیماری میتواند باعث درد، تورم، سفتی و خشکی در مفاصل شود. اعتقاد بر این است در ایجاد آن که ترکیبی از عوامل ژنتیکی و محیطی نقش دارد.
دیابت نوع ۱
بدن به سلول های تولید کننده انسولین در پانکراس حمله می کند. انسولین هورمونی است که به بدن کمک می کند تا قند خون را تنظیم کند. اعتقاد بر این است که در ایجاد آن ترکیبی از عوامل ژنتیکی و محیطی نقش دارد.
تیروئیدیت هاشیموتو
در آن سیستم ایمنی بدن به غده تیروئید حمله می کند. غده تیروئید هورمونی تولید می کند که به تنظیم متابولیسم بدن کمک می کند. این می تواند منجر به کم کاری تیروئید شود، که یک بیماری است که در آن غده تیروئید هورمون کافی تولید نمی کند.
مولتیپل اسکلروزیس
در آن سیستم ایمنی بدن به غلاف میلین، پوشش محافظ رشتههای عصبی در مغز و نخاع حمله میکند. این میتواند باعث التهاب و آسیب به اعصاب شود.

اگر به بیماری خود ایمنی دچار شده اید به بهترین پزشکان در شیراز مراجعه کنید
چگونگی تشخیص بیماری های خود ایمنی
به طور کلی تشخیص بیماری های خود ایمنی دشوار است چرا که علائم آن را میتوان با دیگر بیماری ها اشتباه گرفت، اما پزشک با انجام مراحل زیر اگر دچار بیماری خود ایمنی باشید، آن را تشخیص میدهد:
- معاینه فیزیکی و سوال در مورد علائم و سوابق پزشکی شما
- انجام آزمایش های زیر برای بررسی وجود آنتی بادی های خاص در خون شخص بیمار یا آسیب به بافت های شخص :
- آزمایش خون
- آزمایش تصویربرداری
- بیوپسی
آزمایش خون
یکی از رایج ترین آزمایشاتی است که برای تشخیص و مدیریت بیماری های خود ایمنی استفاده می شود. این آزمایش برای بررسی وجود آنتی بادی های خاص در خون شما استفاده میشود. آنتی بادی ها پروتئین هایی هستند که توسط سیستم ایمنی بدن شما تولید می شوند تا به عوامل خارجی حمله کنند. در بیماری های خود ایمنی، سیستم ایمنی بدن به اشتباه به بافت های سالم بدن شما حمله می کند و آنتی بادی هایی تولید می کند که به این بافت ها حمله می کنند. در سایت دکتر 24 لیستی از بهترین آزمایشگاه های شیراز تهیه شده است.

آزمایش تصویربرداری
این آزمایش ها می توانند به پزشک شما کمک کنند تا آسیب به بافت ها را بررسی کند، که می تواند نشانه ای از بیماری خود ایمنی باشد.
بیوپسی
بیوپسی برداشتن مقدار کمی از بافت از بدن شما برای بررسی زیر میکروسکوپ است.
درمان بیماری خود ایمنی
برخی از درمان های رایج برای بیماری های خودایمنی:
داروهای سرکوبکننده سیستم ایمنی
داروهای سرکوب کننده سیستم ایمنی به کاهش فعالیت سیستم ایمنی بدن کمک می کنند. در بیماری های خود ایمنی، سیستم ایمنی بدن به اشتباه به بافت های سالم بدن حمله می کند. داروهای سرکوب کننده سیستم ایمنی می توانند به کاهش این حمله کمک کنند و علائم بیماری را کنترل کنند.
درمانهای جایگزین
قبل از شروع هر گونه درمان جایگزین با پزشک خود صحبت کنید. درمان های جایگزین می توانند با درمان های پزشکی سنتی ترکیب شوند تا به بهبود علائم و کیفیت زندگی کمک کنند.
بیماریهای خودایمنی و نقش وراثت در ابتلا به آنها
بیماریهای خودایمنی به شرایطی گفته میشود که در آن سیستم ایمنی بدن به اشتباه به بافتهای سالم حمله میکند و باعث التهاب و آسیب در اندامها و بافتهای مختلف میشود. این بیماریها میتوانند بخشهای مختلفی از بدن را تحت تأثیر قرار دهند و بسته به نوع بیماری، علائم و شدت آن متفاوت است.
برخی از بیماریهای خودایمنی کاملاً ارثی هستند، به این معنی که از والدین به فرزندان منتقل میشوند. در این موارد، وجود جهشهای ژنتیکی خاص در خانواده احتمال بروز بیماری را افزایش میدهد. علاوه بر این، برخی ژنها میتوانند خطر ابتلا به یک بیماری خودایمنی خاص را بیشتر کنند، حتی اگر فرد به طور مستقیم آن را از والدین خود به ارث نبرده باشد. در این موارد، ترکیبی از عوامل ژنتیکی و محیطی، مانند عفونتها، استرس و سبک زندگی، میتواند در بروز بیماری نقش داشته باشد.
شناخت این عوامل به درک بهتر بیماریهای خودایمنی و یافتن راهکارهای پیشگیری و درمان کمک میکند.